
18 Nov Aspectos prácticos de la mujer y el virus del Papiloma HPV
El cáncer cervicouterino está provocado en un 99% de los casos por el virus papiloma humano HPV. Es la infección sexual más prevalente. En España de 2.000.000 de pacientes con infección VPH tan solo desarrollarán cáncer 2.500 mujeres.
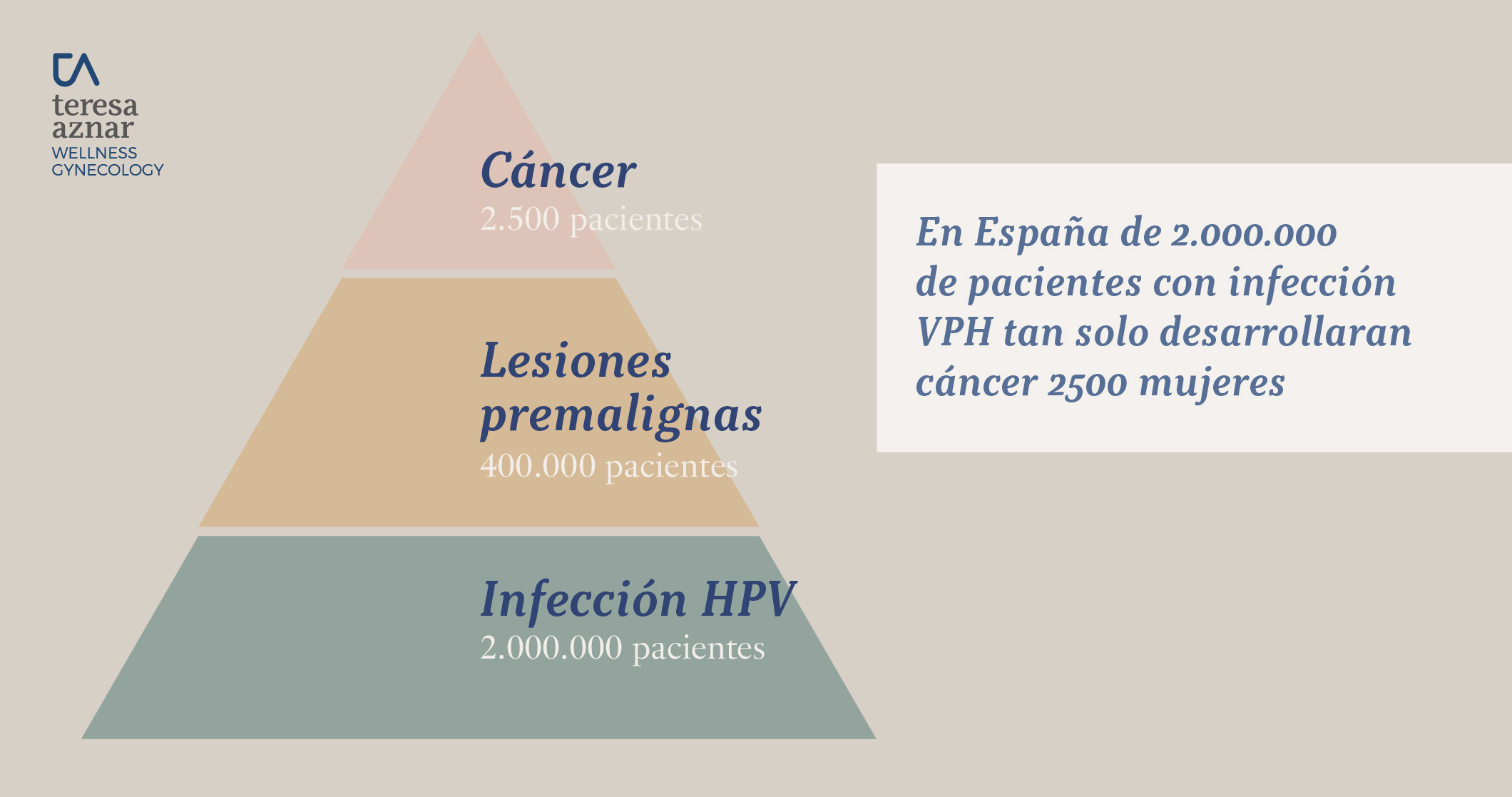
¿Cuáles son las preguntas clave?:
1. ¿EL VPH causa cáncer cervical? SI
El VPH causa cáncer cervical, pero la detección temprana periódica, controles y tratamientos adecuados evitan que la mayoría de las pacientes contraigan el virus. Otros factores como: alteraciones en el sistema inmunitario, tabaquismo, promiscuidad, otras enfermedades de transmisión sexual, genética, número de parejas y uso de anticonceptivos hormonales pueden aumentar el riesgo de cáncer.
2. ¿Cómo he adquirido el virus?
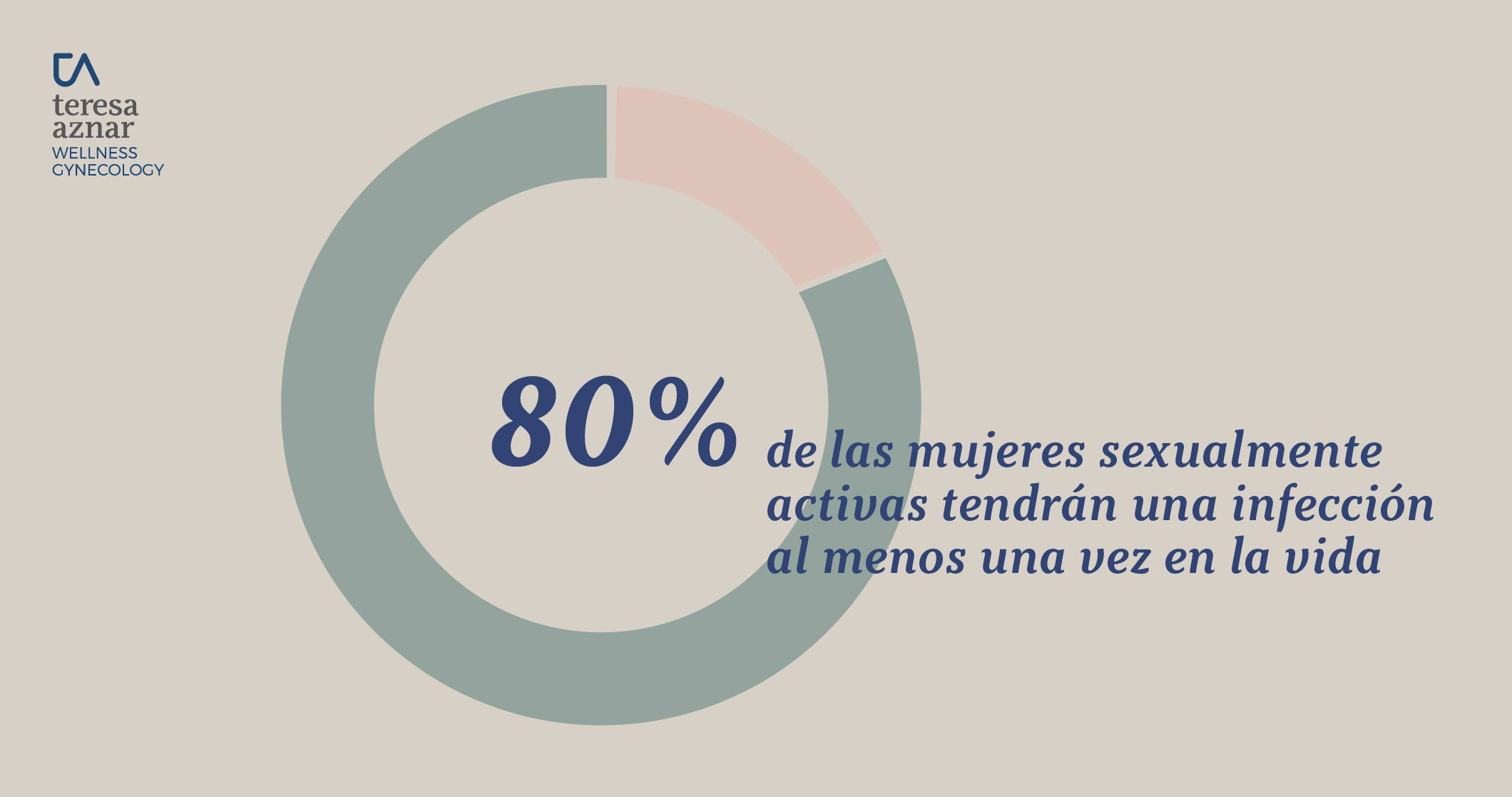
Por lo general, es imposible saber de quien o cuando una persona ha adquirido el VPH porque la mayoría de personas no saben que son portadoras, aproximadamente: 80% de las mujeres sexualmente activas tendrán una infección al menos una vez en la vida. Más del 80% son transitorias y se resuelven en los dos años posteriores a la infección. La mayoría de las personas son asintomáticas y no saben que tiene el virus.
La persistencia de la infección que ocurre en un 10-15% de los casos es necesaria para producir el desarrollo de cáncer cervical, verrugas genitales, siendo una de las causas más importantes de cáncer oral y ano genital.
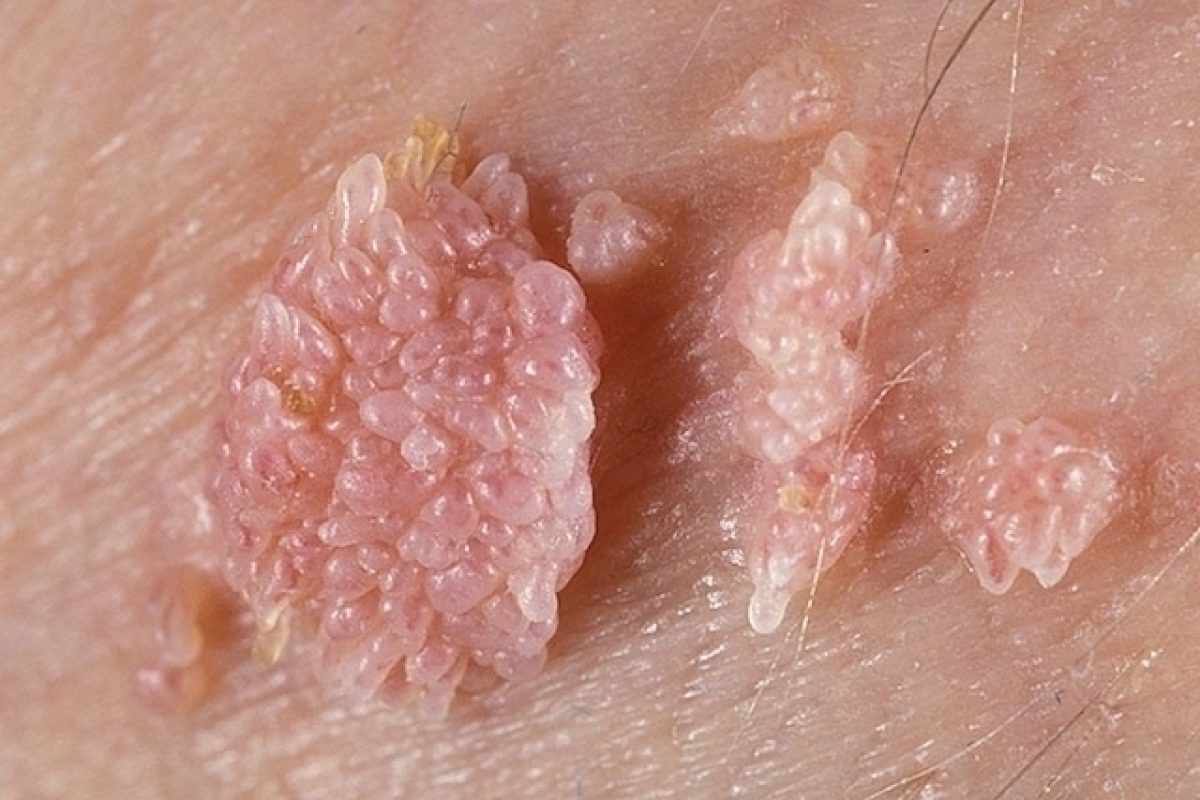
Los tipos de cáncer relacionados con VPH son: Cáncer de cuello uterino, el más común vinculado a VPH, el cáncer anal, cáncer vaginal, cáncer de garganta, cáncer vulvar, cáncer de pene.
Los estudios demuestran que se transmite más de mujer a hombre que de hombre a mujer, pero sin embargo, ellos tardan más en aclarar el virus.
La microbiota vaginal es muy importante y se ha visto que si hay abundancia de lactobacilos, fundamentalmente de L. crispatus, hay menos posibilidad de infectarse con HPV. En relaciones mujeres-mujeres se ha demostrado que la vía de transmisión es genital-genital y por medio de juguetes sexuales y estimulación digital.
La detección de DNA HPV a nivel genital es generalmente por transmisión genitales-genitales. La detección del VPH en las manos no es un signo alarmante pues es improbable que incremente la transmisión a uno mismo o a una de sus parejas.
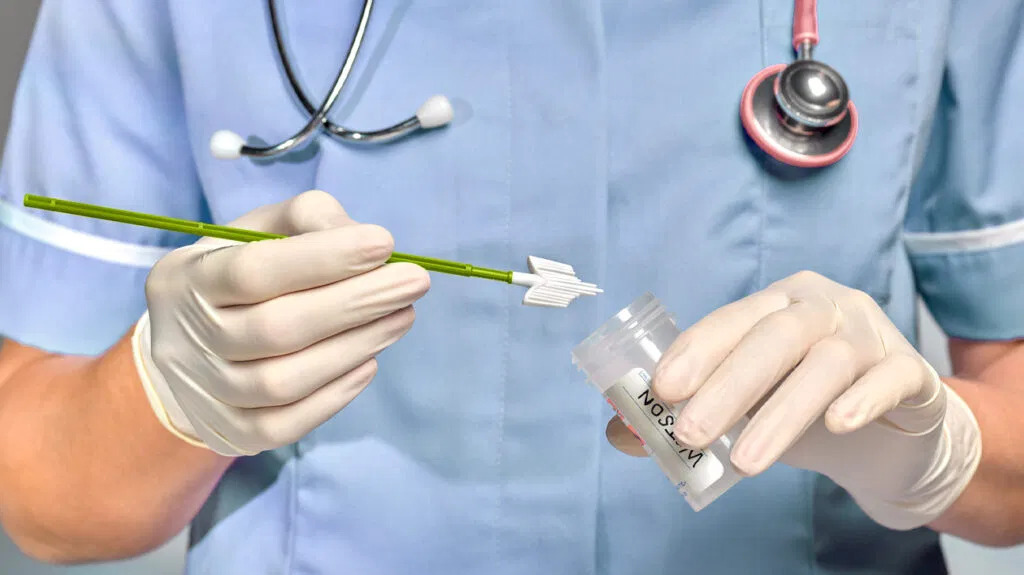
3. ¿Cómo puedo hacerme una prueba HPV?
Las verrugas se diagnostican mediante inspección visual clínica. En las mujeres realizamos citología, preferentemente en medio líquido o réflex y test DNA HPV o genotipado. Además, disponemos de pruebas de triage ARNm que nos diagnostican enfermedad de HPV. No hay pruebas aprobadas por FDA para hombres.
4. ¿Puedo infectarme si siempre uso el preservativo? SI ¿Cómo puedo prevenir el virus?
La abstinencia sexual y la monogamia mutua de por vida son las mejores posibilidades de prevenir el contagio. El preservativo previene las infecciones bacterianas y virales, pero si el VPH está presente en la piel descubierta genital, la transmisión es posible. Es una enfermedad de “campo” genital. Las tasas de transmisión fueron un 76% más bajas en las parejas que siempre usan preservativo que entre las que no lo usan nunca. En personas infectadas por VPH, el uso correcto del preservativo reduce el riesgo de progresión de las lesiones y favorece el aclaramiento del virus y la regresión de las lesiones.
5. ¿Debo dejar de usar anticonceptivos? NO
En general se pueden usar ACHO porque la OMS nos indica que si, pero con reservas para algunos y según la historia de cada paciente, y debemos tener ideas claras:
- Buen control ginecológico anual.
- Tiene más beneficios que riesgos.
- Análisis de factores de riesgo de cada paciente.
- Incluso existen estudios que el DIU favorece el aclaramiento del virus antes porque aumenta la inmunidad celular por un mecanismo inflamatorio local.
6. ¿Mi pareja lo tiene? ¿Me lo ha contagiado él? ¿Debe de hacerse él alguna prueba? NO
No existe actualmente ninguna prueba validada por la FDA para hombres, ellos son asintomáticos las únicas pruebas aprobadas son para el cribado de cáncer cervical en las mujeres. Ni tampoco existen pruebas para el resto de canceres secundarios: anal, oro faríngeo, pene ni de otros.
El realizar alguna prueba, además de generar conflicto, debemos tener en cuenta que no va a solucionar nada. Lo mejor es el asesoramiento: Preservativo, vacuna y prevención tabaco.
7. ¿Es posible una infidelidad por parte de mi pareja?
Tenemos que hacer una serie de consideraciones:
- Tras una infección, el virus puede aclararse, desaparecer.
- Y con el tiempo la persona puede tener:
- Reinfección.
- Reactivación del virus latente por:
- Inmunosenescencia (envejecimiento sistema inmune).
- Inmunosupresión: Tabaco, estrés, separación…
De manera que “en base a la evidencia disponible no podemos afirmar que la reaparición del VPH se deba a un contacto sexual nuevo o reciente en mujeres que ya hemos evidenciado infección pasada.”
En el varón el VPH se encuentra en el pene: glande, surco balano-prepucial y cara interna del prepucio y también intrauretral. Es multifocal. En el hombre 55% prevalencia. En la mujer existe mayor prevalencia cuando empieza relaciones sexuales, pero en el hombre esta prevalencia es constante. La probabilidad de que un varón y la hembra coincidan con los mismos VPH es muy baja. Hay que tener en cuenta el tiempo de latencia.
8. ¿Debo abandonar el sexo oral si tengo infección HPV? NO ¿Puede una persona contraer el VPH por el sexo oral o por las manos?
En los estudios recientes se sabe que el 90% de gente joven afirma que mantienen sexo oral y no debemos de recomendar cambios de hábitos sexuales. Insistir el recomendar preservativo u otros métodos de barrera de protección, que no fumen. Sobre todo, informar en parejas abiertas, pero en parejas estables no hay tanto problema.
El HPV 16 es un factor de riesgo para algunos tipos de cánceres de cabeza y cuello, sobre todo amígdalas y base de la lengua, más frecuente en hombres y relacionadas con el comportamiento sexual: número alto de parejas sexuales, sexo oral, edad temprana de inicio de relaciones sexuales.
Los besos “con lengua” también pueden ser un mecanismo de transmisión del virus.
El sexo oral en una paciente con HPV es importante saber que puede transmitirlo, pero también se debe de saber que el mecanismo de transmisión del virus y el aclaramiento es diferente a nivel de la cavidad oral y también varia con la susceptibilidad del virus y paciente, tan solo hay una infección de un 8% y además en 6 meses suelen desaparecer y el cáncer oro faríngeo es muy raro.
Hay que “mirarse la boca”, y prevenir hábitos tóxicos, pero no hacer test, puesto que las pruebas no están validadas, y además si te sale un virus alto riesgo entonces no podemos basarnos en test no validados, no podemos hacer controles cada 6 meses de amígdalas cada 6 meses el resto de nuestra vida, siendo un cáncer tan poco prevalente.
Aprovechamos consulta HPV para gente joven o con factores de mucho riesgo en correccionales para realizar además estudio ETS (Enfermedades de transmisión sexual).
Hasta que tengamos nuevos datos, seria importante que tras una relación oral valorar realizar buena higiene bucal.
9. ¿Afecta el tratamiento del CIN en un futuro embarazo? SI ¿Qué repercusión tiene la infección en el embarazo?
Es muy importante tratar y diagnosticar las lesiones precozmente y de una manera poco invasiva, evitando lesionar el cuello uterino para prevenir problemas como parto prematuro o abortos. La importancia de la vacunación y un seguimiento muy estrecho de las pacientes.
Aun así la mayoría de los tratamientos para la displasia cervical dejaran el cuello uterino lo suficientemente intacto como para preservar la fertilidad.
Durante el embarazo las verrugas o las lesiones genitales pueden crecer más rápido, las verrugas si pueden eliminarse o tratarse si obstruyen el canal del parto, afortunadamente disponemos de técnicas novedosas para ello como por ejemplo, el láser CO2.
Durante la gestación no debemos tratar, aunque si controlar a nuestras pacientes.
10. ¿El virus solo se puede transmitir por vía sexual? SI
La única vía demostrada para la transmisión del HPV es la vía sexual. Raramente se ha demostrado la transmisión vertical de madre a hijo. En raros casos los tipos 6 y 11 del VPH pueden causar crecimiento verrucoso en la garganta, esta condición se llama papilomatosis respiratoria recurrente de inicio juvenil.
El auto contagio en manos es prácticamente muy poco frecuente.
11. ¿Es necesario tener relaciones sexuales anales para tener el virus en la zona anal? NO
No es necesario mantener relaciones sexuales anales para tener virus HPV en la zona anal.
Abordaje multidisciplinar es lo más importante: Urología, dermatología, otorrinos, proctólogos.
Debemos remitir a control proctólogos para descartar cáncer anal: Importancia tacto anal.
- Sexo con hombres VIH.
- Hombres Heterosexuales con VIH y mujeres VIH.
- Cáncer de vulva, vagina y cérvix.
- Condilomas persistentes puede coexistir con patología anal indicador indiscutible de patología anal.
- Trasplantados de órganos solido de más de 10 años de trasplante. Control CD4.
- Sobre todo, en pacientes más mayores. VPH 16 en pacientes mayores de 45 años.
12. ¿Siempre tendré el virus VPH?
Un sistema inmunitario saludable suprime el virus. Es difícil predecir cuando el virus ya no será contagioso, los expertos no están de acuerdo si el virus se elimina del cuerpo o se reduce a niveles indetectables.
13. ¿Cuáles son las mejores opciones de tratamiento para el VPH?
El VPH en si nunca se trata, se tratan sus síntomas y signos. Tratamos las verrugas o condilomas mediante láser CO2 o con técnicas destructivas locales. Las anormalidades menores o displasias cervicales no se tratan habitualmente pues desaparecen solas aunque disponemos de tratamientos naturales muy efectivos actualmente. Tratamos las lesiones mayores con técnicas de escisión con anestesia local y en consulta bajo visión colposcópica.
14. ¿Cuál es la situación actual de la vacunación española y europea?
1º Objetivo vacunación < 15 años con coberturas del 90%.
La mejor estrategia es adecuada integración entre la prevención primaria y secundaria y con ello disminuye circulación de virus.
- Vacuna en la mujer adulta:
Se extiende recomendación a mujeres adultas independientemente estado VPH.
Es recomendación individualizada basada en decisión médico-paciente sobre el beneficio y ella libremente decide, porque las mujeres adultas sexualmente activa tienen riesgo, con la edad aumenta riesgo CA CU, los datos de vacunas son de efectividad para otros cánceres también. El vacunar repercute de forma positiva en general en el impacto general.
- A la pareja de pacientes HPV
- A los varones, antes de que empiecen la actividad sexual o sea a los niños, es lo que se llama una “vacunación de rebaño,” o vacunación global. Es una manera clara de un control integral de la enfermedad, cánceres y condilomas. Además de mejorar buen control en calidad de vida de las pacientes. Previene más 90% verrugas vulvares y cáncer de ano. Hay más de 30 países que ya vacunan. La sociedad de pediatría lo recomienda, pero la Sanidad todavía no la financia y el coste es elevado. En España parece que la vacunación no llega al 30%.
Es fundamental una información actualizada y sobre todo orientada por sociedades nacionales e internacionales: AEPCC
- Información
- Recomendación
- desdramatizar
“Nunca es tarde para vacunar”.
“Four step plan for eliminating HPV cancers in Europe” 2030, European cancer organization
Fuentes: AEPCC congreso 2021 Málaga, Noviembre2021.


